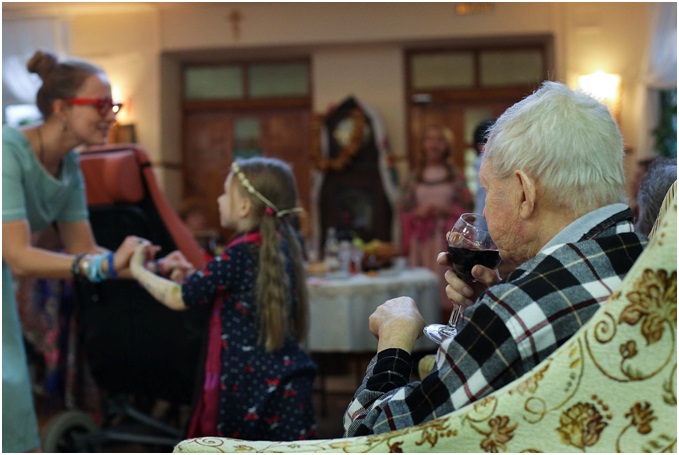Программы и проекты фонда
Поддерживая фонд «Вера» вы помогаете развивать программы, направленные на то, чтобы помощь в конце жизни стала доступна для всех, кто в ней нуждается. Мы работаем для того, чтобы людям было не больно, не страшно, не одиноко. Наша задача наполнить жизнью каждый из дней, независимо от того сколько их оставила человеку болезнь.